Häufig gestellte Fragen für Ärzte
Dare to care!
Praktische Fragen
Gesundheitspolitiker sollten veranlassen, dass Kliniken Sprechstunden für Schwangere mit hohen Risiko für eine Frühgeburt einrichten, die auch Frauen aus Screening-Programmen aufnehmen. Auch werden erste Symptome einer Zervixreifung nicht bemerkt, sind die Risiken einer langfristig gestörten neuromotorischen, kardiovaskulären und metabolischen Entwicklung für die Kinder umso höher, je früher sie zur Welt kommen.
Für die Pessarbehandlung ist erste Voraussetzung ein Training in transvaginaler Sonographie der inneren Zervixlänge, des uterozervikalen Winkels und ggf. des Ausmaßes von funneling (Trichterbildung der Eihäute). Bei anatomischen Abweichungen, vorangegangenen Konisationen oder Zervixverletzungen ist eine Spekulum Untersuchung indiziert.
Häufigste Nebenwirkung des Pessars ist vermehrter Fluor und muss erklärt werden.
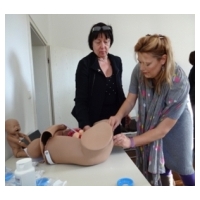
Ein praktisches (hands-on) Training von Pessareinlage und -entfernung am Modell ist sinnvoll (Abbild).
Ein klinisches Kursprogramm sollte auch Vorgehensweisen für verschiedene klinische Situationen beinhalten, wie:
- Mütterliche Größe, Anatomie, Parität, Vaginalkultur
- Art der Zervixverkürzung, innere oder äußere Zervixerweiterung (Trichter/Eröffnung)
- Sensitivität (Vaginismus, Schmerz- oder Duckempfindlichkeit)
- Spezifische geburtsmedizinische Situationen (uterus bicornis, placenta praevia etc.)
- Ausmaß eines zusätzlichen Prolaps oder einer Inkontinenz
- Vorzeitige Wehen oder Blutungen während der Behandlung
- Ausmaß von Abscheidungen, Differentialdiagnose: vorzeitiger Blasensprung, Stressinkontinenz
- Ausschluss eines Zervixödems (durch Wehen/Druck) vor der Entfernung
Erfolgsraten der Pessarbehandlung steigen nach einer Lernkurve mit der Erfahrung des Behandlungsteams. Daher wird ein Grundkurs durch Europäische und Deutsche Leitlinien Frühgeburt empfohlen (siehe Addendum zur Leitlinie).
Das Medizinproduktegesetz (MEDICAL DEVICE REGULATION/MDR) regelt die Revision von Aufklärungsmaterial und Instruktionen (auch Website), die kontinuierlich durch “post-market surveillance” modifiziert werden. Diese haben verpflichtenden Charakter, bei Abweichung müssen Ärzte Argumente dokumentieren und negative Folgen verantworten.
Dare to care!

Indikation, Evidenz, Funktion und Nebenwirkungen sollten der Patientin erklärt werden.
Die während transvaginaler Sonographie gemessene Zervixlänge wird am besten anhand von Perzentilenkurven der Zervix (z.B. Salomon et al.) beurteilt, bei Risikopatientinnen sollte ein Pessar früher gelegt werden (cut-off 10.-25. Perzentile) als bei Frauen, die während des Screenings eine kurze Zervix zeigen (cut-off 5.-10. Perzentile).
Die Größe wird nach klinischen Parametern gewählt (siehe Anleitungen):
- a) Der untere Durchmesser beträgt im Mittel 65mm für Nulliparae/kleine Frauen; 70mm für Multiparae/große Frauen.
- b) Die Höhe von 17mm wird selten im 1. Trimester, von 21mm /kleine Frauen von 25mm für Mehrlingsschwangerschaften/große Frauen, von 30mm selten bei Frauen mit Senkungsbeschwerden verwandt.
- c) Der innere obere Durchmesser beträgt 32mm, selten werden 35mm bei ausgedehntem funneling verwandt.
Diese relativen Indikationen können für individuelle Patientinnen – etwa bei Beschwerden oder mangelndem Halt modifiziert werden. Auf unserer home page (Cerlage-Pessar/Größe) finden Sie einen schematischen Rechner und eine Tabelle in einer Publikation im Download: Arabin und Alfirevic, UOG 2013.
Das Label der Verpackung mit Größe und Charge-Nummer (Abbild) sollte in die Patientenakte geklebt
werden, die Anleitung der Patientin übergeben sowie Größe und Chargennummer dort dokumentiert werden.
Das Pessar wird mit dem kleinen Durchmesser nach oben gerichtet longitudinal gefaltet , in das obere Scheidengewölbe gelegt, wo es entfaltet und so hoch wie möglich geschoben wird, um die Zervix zu umschließen.
Der vordere Rand wird dann noch vorsichtig in Richtung Sakrum dirigiert.
Die Patientin wird gebeten, aufzustehen und anzugeben, ob sie sich gut fühlt oder Beschwerden hat.
Ein Vaginalabstrich ist nur nötig, wenn ein hohes Risiko auf baldige Frühgeburt besteht, um Neonatologen zu informieren. Antibiotikabehandlungen für Fluor sind nicht indiziert.
Kontraindikationen für eine Behandlung mit Zervixpessar sind: Chorioamnionitis, aktive Wehen, Prolaps III. Grades, verstrichene oder keine Zervix wie nach kompletter Trachelektomie.
Eine Kontrolluntersuchung nach ca. einer Woche ist indiziert, um Sitz und Befund zu kontrollieren.
Dare to care!
Bei asymptomatischen Patientinnen reicht es, bei der 1. Folgeuntersuchung zu tasten, of die Zervix gut im inneren Ring sitzt, danach ggf nur noch, ob die Zervix durch das Pessar sakralwärts rotiert ist.
Bei hohen Risiko (z.B. vorangegangene Frühgeburt, sehr kurze Zervix, Symptome) erfolgt auch eine transvaginale Sonographie, wobei der Transducer am besten oberhalb der vorderen Zervixlippe und des Pessars eingeführt werden sollte, bis man die Zervix sieht. Danach wird entschieden, ob weitere Maßnahmen wie stationäre Aufnahme, Indomethacin oder Lungenreifeinduktion erforderlich sind.
Pragmatisch wird keine Applikation von Corticosteroiden bei einer Zervixlänge > 15 mm empfohlen.
Bettruhe kann keine Frühgeburt verhindern, demgegenüber vermindert körperliche Aktivität ein Frühgeburtsrisiko. Daher sollten sich Frauen mit Zervixpessar normal bewegen, aber langes Stehen vermeiden.
Bei vermehrtem Ausfluss sollte ggf.biochemisch und mit Ultraschall ein Blasensprung ausgeschlossen, aber das Pessar nicht vorschnell entfernt werden.
Bei stationärer Aufnahme und vorzeitigen Wehen sollte immer ein Blasensprung oder erste Zeichen einer Chorioamnionitis (Triple I) ausgeschlossen und eine sonographische Darstellung der Zervix durchgeführt werden. Wenn bei früher Schwangerschaftsdauer die Wehen nicht behandelt werden können (etwa um Corticosteroide zu applizieren) sollte das Pessar entfernt werden, um Zervix Läsionen oder intrauterine Infektionen zu vermeiden.
Dare to care!
Ein Zervixpessar sollte routinemäßig entfernt werden, wenn kein Frühgeburtsrisiko mehr besteht, d.h. ab 37 Schwangerschaftswochen. Ist ein primärer Kaiserschnitt geplant und ist die Patientin asymptomatisch, kann es sinnvoll sein, das Pessar erst nach Anlegen der Periduralanästhesie vor dem Schnitt zu entfernen, aber es nicht zu vergessen.
Bei nachgewiesenem Blasensprung und nicht zu behandelnden schmerzhaften Wehen sollten Zervixpessare immer entfernt werden. Ausnahmesituationen wäre die Zeitspanne kurz vor einem Transport oder an der Grenze der Lebensfähigkeit, um unnötige Manipulationen zu vermeiden.
Hinweise auf Geburt bzw. Amnioninfekt sollten jedoch immer zur Entfernung führen.
Die technischen Aspekte der Pessarentfernung werden im you tube von Prof. Alfirevic gezeigt:
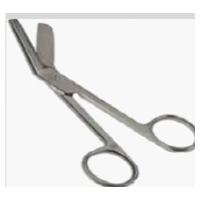
Das Pessar wird entfernt, indem man einen Finger zwischen Zervix und inneren Ring schiebt und vorher die Zervix zurückschiebt. Bei Zeichen von Zervixödem sollte die Patientin informiert werden, dass es kurz schmerzhaft sein könnte. Sollte das Pessar sehr fest sitzen (etwa wegen vorzeitiger Wehen oder Senkung), kann das Pessar besser mit einer atraumatischen Episiotomieschere (Abbild) durchgeschnitten werden, statt Gewalt zu gebrauchen.
Nach Lösung von der Zervix wird das Pessar im gefalteten Zustand durch Scheideund Introitus geführt.
Nach der Entfernung darf das Pessar nicht wieder verwendet werden, da es für einmaligen Gebrauch zertifiziert wurde.
Dare to care!

Ausfluss ist eine häufige Nebenwirkung von Pessaren in der Schwangerschaft, aber auch in der Urogynäkologie.
Art und Ausmaß hängen von individuellen Faktoren (auch dem Mikrobiom) der Patientin und der Oberfläche des Pessars ab.
Wichtig ist, die Patientinnen zu informieren, um sie nicht unnötig zu beunruhigen.
Im Zweifel sollte man einen Blasensprung und Inkontinenz ausschließen.
Ausfluss sollte jedenfalls nicht antibiotisch behandelt werden.
Neue Studien werden evaluieren, ob das Ausmaß des Ausflusses vermindert werden kann (etwa durch Probiotika).
Dare to care!

Eine Spekulum Untersuchung ist prinzipiell nicht erforderlich, wenn das
Pessar aufgrund der Befunde von transvaginaler Sonographie indiziert wird.
Indikationen für eine Spekulum Untersuchung VOR Pessarbehandlung sind:
- Anamnese mit Konisation/Trachelektomie
- Anamnese Zervixverletzung
- Verdacht auf Uterus duplex, bicollis
- Schwere Interpretation des transvaginalen Ultraschallbildes
Indikationen für eine Spekulum Untersuchung WÄHREND Pessarbehandlung sind:
- Schmerzen, Druckgefühl
- Vaginale Blutungen
- Verdacht auf Blasensprung / Differentialdiagnose Ausfluss
- Schwer interpretierbares Ultraschallbild
Natürlich gibt es relative Indikationen – auf der einen Seite sollten Manipulationen vermieden, aber auch diagnostische Sicherheit erzielt werden.
Dare to care!

Bei Pessarbehandlung unterscheidet sich die Indikation zu einem vaginal- oder Zervixabstrich nicht von Patientinnen ohne Pessar mit Frühgeburtsrisiko. Schwangere sollten informiert werden, dass sich das Keimspektrum in der Scheide durch das Pessar nicht verändert und Ausfluss nicht antibiotisch behandelt werden sollte.
Antibiotika per se ändern das Mikrobiom nachhaltiger oft zu Ungunsten der Kinder. Neonatologen wollen bei hohem Risiko oft das vaginale Keimspektrum wissen, wenn Risiken neonatologischer Infektionen bestehen. Dies ist auch bei Verdacht auf Streptokokken Infektion wichtig.
Eine vaginale pH Messung wird eigentlich nur in deutschsprachigen Ländern durchgeführt. Ihr Nutzen ist nicht bewiesen, es führte eher zu schädlicher unnötiger Antibiotika-Therapie. Daher werden pH Messungen nicht (mehr) empfohlen.
Dare to care!
Bei der ersten Untersuchung nach Pessarapplikation sollte eine vorsichtige klinische Untersuchung geklärt werden, ob die Zervix noch im inneren oberen Ring des Pessars liegt. Falls das Pessar disloziert ist (selten), sollte es wieder in die richtige Position gebracht werden. Mit MRI konnte eine Veränderung des uterozervikalen Winkels und Wiederherstellung der Zervixlänge nachgewiesen werden. Jede Manipulation induziert eine Ausschüttung von Prostaglandinen. Daher sollte man im Verlauf nur den Rand des Pessars fühlen, um sich über den Grad der Rotation zu orientieren.
Bei weiteren Symptomen oder erhöhtem Risiko auf eine frühe Frühgeburt wird eine transvaginale Sonographie durchgeführt, um ggf. andere Maßnahmen oder eine stationäre Aufnahme zu veranlassen. Dabei sollte der Transducer besser oberhalb des Pessars platziert werden, um Manipulationen zu vermeiden. Im Fall von funneling und rascher Zervixverkürzung vor 30 Wochen sollte eine Medikation mit Indomethacin-Zäpfchen erwogen werden (100 – 200 mg/Tag).
Bei Verdacht auf vorzeitigen Blasensprung oder vaginaler Blutung unbekannter Genese, ist eine Spekulum Untersuchung angezeigt, um eine unnötige Entfernung zu vermeiden oder eine berechtigte Entfernung zu indizieren.
Zusammenfassend sind eine vorsichtige manuelle Untersuchung des Pessarrandes und eine transvaginale Sonographie “on top” mit den geringsten Risiken einer Manipulation assoziiert
Dare to care!

Jeder Arzt /Ärztin sollte sich Zeit nehmen, um das Risiko einer Frühgeburt, die Befunde und Therapiemöglichkeiten zu erklären. Die Art der Kommunikation hat einen Einfluss auf das Vertrauen in die Therapie und die Akzeptanz einer Behandlung.
In Ausnahmefällen (z.B. bei Multiparität) kann das Pessar zu klein sein und beim Pressen tiefertreten oder herausfallen. Ggf. Kann für diese Patientinnen ein spezielles Pessar angepasst werden (Sonderanfertigung).
Bei Frauen mit Vaginismus könnte es schwieriger sein, ein Pessar einzusetzen und zu entfernen. In ungefähr 1/100 Fällen fühlt sich die Patientin nicht wohl oder sogar Schmerzen. Dies kann einen Wechsel der Größe oder eine endgültige Entfernung des Pessars zur Folge haben.
Dare to care!

Auch wenn desinfizierende Mittel eine Kolonisation des Pessars verhindern, haben wir entschieden, das Pessar für “single use only” zu zertifizieren. Da weltweit verschiedene Mittel und Anwendungsempfehlungen existieren, wurde dieses Vorgehen von unserem Auditunternehmen Med Cert empfohlen.
Die Produkte werden nach der Produktion so überhitzt , dass sie keimfrei sind, müssen jedoch nicht steril sein. Untersuchungen zu Bioburden finden in regelmäßigen Abständen statt.
Das Pessar sollte aber nicht bei einer zweiten Patientin wieder eingesetzt werden, da der Hersteller nicht alle Sterilisations- oder Desinfektionsmethoden überwachen kann, obwohl das Material diverse Sterilisationsverfahren toleriert.
Für die Ausbildung und Kurse können “Übungspessare” erworben werden.
Dare to care!
Theoretische Fragen


Klinische Maßnahmen sollten auf klinischen Studien basieren und klinische Erfahrung voraussetzen. Das gilt selbst für die Kommunikation. Wir leben in einer Welt von Unsicherheit. Entscheidungen können dabei nicht nur auf Theorien, sondern auch auf praktischer Erfahrung getroffen werden. Weltweit existieren unterschiedliche Richtlinien im Hinblick auf die Prävention der Frühgeburt. Die WHO betont, dass ein Screening auch eine Verbesserung des Outcomes nach sich ziehen muss.
Nach der Publikation der ersten randomisierten Studie bei Einlings- oder Zwillingsschwangerschaft durch Goya et al. 2012 bzw. Liem et al. 2013 wurden zahlreiche Studien ohne praktisches teaching begonnen, die nicht in gleicher Weise positive Ergebnisse zeigten.
In diversen retrospektiven z.T. widersprüchlichen Meta-analysen wurden auch Studien mit geringer Qualität impliziert, die oft ohne klinische Standards durchgeführt und nicht prä-registriert waren. Eine globale prospektive Meta-analyse wird vom National Institute of health (NIH) vorgenommen.
Natürlich können Pessare nicht in jeder Situation helfen. Es wurde vermutet, dass sie nach einer Vorgeschichte mit vorzeitigem Blasensprung weniger effektiv sind.
Vor allem Mehrlingsgraviditäten scheinen vom Pessar zu profitieren. Das Langzeit-Outcome nach 3 und 4 Jahren zeigte bei Fällen mit kurzer Zervix eine number to treat von 1/6 zur Verhinderung von Tod oder schwerem handicap (van’t Hoofd et al. 2017/2019). Gegenüber vaginalem Progesteron zeigte das Arabin Pessar in der Subgruppe mit kurzer Zervix signifikante Unterschiede bei der Verhinderung einer Frühgeburt und reduziertem neonatologischen Outcome (Dong et al 2019).
Zusammenfassend sollte einzelne Untersucher der wissenschaft-lichen Pyramide und dem Triple Aim: Kostenreduktion, individuelle Zufriedenheit und öffentlichem Wohl folgen (Abbild 1 und 2).
Dare to care!
Bei Einlingsgravidität werden beide Behandlungsmethoden derzeit bei Zervixverkürzung indiziert. Welche Behandlungsmethode erste oder zweite Wahl sein sollte oder ob die Behandlungen in Kombination appliziert werden können, müssen weitere Studien klären.
Bei Zwillingsgravidität gibt es keine Evidenz, dass Progesteron wirkt. (Dodd et al. 2017). In einer großen randomisierten Studie wurden alternative vaginales Progesteron und ein Pessar eingesetzt. In einer prädefinierten Subgruppe war das Pessar signifikant effektiver bei der Reduktion von Frühgeburt und reduziertem neonatalen Outcome (Dang et al, 2019).
Eine randomisierte Studie zeigte bei Einlingsschwangerschaften, die schon vaginales Progesteron hatten, das Pessar das Outcome noch verbessern konnte (Saccone et al. 2017).
Durch Hinzufügen von Progesterone zu einer primären Pessartherapie bei Screening- und Risikopatientinnen konnte in einer Kohortenstudie kein signifikanter Effekt gefunden werden (Stricker et al. 2016). Ein direkter Vergleich von vaginalem Progesteron und Pessar bei Einlings-gravidität und kurzer Zervix fand keine signifikanten Unterschiede (Cruz-Melguizo et al.2018).
Eine Behandlung sollte bei Risikopatientinnen früher begonnen werden als beim Screening, das bedeutet, dass auch eine transvaginale Sonographie früher stattfinden sollte.
Es sind noch größere Studien erforderlich, um die Bedeutung jeder Maßnahme je nach Ausgangslage besser einschätzen zu können.
Dare to care!
Die erste Patientin, die aufgrund einer sehr belastenden Vorgeschichte aufgrund von 2 Spätaborten nach einer transvaginalen Sonographie ein Pessar erhielt, hatte bei Zwillingsgravidität eine Cerclage, die bei 17 Wochen nicht mehr funktionell war, also eine Art Notsituation.
Es gibt bisher keine randomisierten Studien, sondern nur Beobachtungsstudien, die Cerclage-Pessar, Cerclage oder eine Kombination vergleichen. Studien, die beide Methodengemeinsam oder im Vergleich untersuchen, sind derzeit noch nicht abgeschlossen.
Dare to care!
Intramuskulär appliziertes Progesteron wurde in angloamerikanischen Ländern prophylaktisch bei vorangegangener Frühgeburt appliziert. Diese Medikation ist in deutschsprachigen Ländern selten und wird auch durch aktuelle Ergebnisse der PROLONG als ineffektiv beschrieben.
Es gibt keine Studien, in denen Schwangere mit vorangegangener Therapie mit i.m. 17-alpha-OH Progesteron danach noch eine Pessar-Therapie erhielten. Sicher wäre es nicht schädlich und wurde in Einzelfällen auch praktiziert.
Dare to care!
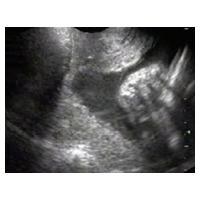
Die Behandlung bei solchen (ähnlichen) Befunden richtet sich nach zusätzlichen Befunden und dem Gestationsalter.
Bei Zeichen von Chorioamnionitis (Triple I) und schmerzhaften Wehen sollte kein Pessar gelegt werden oder wenn es liegt, das Pessar entfernt werden. Durch transvaginale Sonographie kann man das Ausmaß von funneling, sludge und äußere Zervixlänge bestimmen. Vor 24 Wochen kann bei Einlingsgravidität eine Cerclage erwogen werden. Falls das Pessar bereits liegt, würden wir es liegen lassen und auf Manipulationen verzichten, die Patientin aufnehmen und strikt überwachen. Als Begleitmedikation kann Indomethacin supp erwogen werden.
Bei ausgeprägtem U-förmigem funneling wählt man besser einen Innendurchmesser von 35 mm. Corticosteroide und Tocolytica können theoretisch zusätzlich appliziert werden, immer mit einem wachsamen Auge, Triple I auszuschließen oder bei Zweifel, das Pessar zu entfernen. Ausstriche sind indiziert, um ggf. eine adaptierte Antibiotikabehandlung zu beginnen.
Dare to care!

Bei Schwangeren mit intakten Eihäuten wird nur bei unmittelbar drohender Frühgeburt ein Vaginalabstrich empfohlen, um Streptokokken oder multiresistente Keime auszuschließen und ggf. die Neonatologen zu informieren.
Die zu großzügige Anwendung von Antibiotika ist nicht indiziert aufgrund eines Vaginalabstrichs und kann sogar zur Dysbiose und schädlichen Konsequenzen auf den Fet verbunden sein. Daher macht es auch keinen Sinn, mit der Pessartherapie zu warten, bis der Abstrich bekannt ist.
Innerhalb der Studie von Goya et al. (2012), blieb das Muster des vaginalen Mikrobioms unter Pessartherapie gleich. In Studien von Nicolaides et al. wurden zu viele Patientinnen mit stehender Fruchtblase nur aufgrund von Fluor mit Antibiotika behandelt, was sogar Cerebralparesen führen kann. Das vaginale Mikrobiom korreliert nicht inflammatorischen Prozessen in utero, die meist zur Frühgeburt führen.
Dare to care!
In Zwillingsschwangerschaften Gar nicht, siehe Meta-analyse von Dodd et al. 2017. Die Meta-Analyse von Romero mit positive Resultat basierte auf einer Studie aus Ägypten, und derzeit auf Glaubwürdigkeit untersucht wird und weder vor-registriert noch Placebo-kontrolliert war. Nach Prior et al 2017 sollten diese Studien nicht berücksichtigt werden. Ein erster direkter Vergleich von Pessar und vaginalem Progesteron zeigte eine deutlichere Wirkung des Pessars bei Schwangeren und kurzer Zervix (Dong et al. 2019). Auch nach einer Episode.
In Einlingsschwangerschaften Nach der Publikation von Hassan et al.(2011) führten Stricker et al. eine historische Kohortenstudie durch, wobei in einer Gruppe das Pessar allein erhielt und einer zweiten Gruppe zusätzlich vaginales Progesteron appliziert wurde. Es gab keine signifikanten Unterschiede mit Ausnahme eines verkürzten Aufenthaltes auf der neonatologischen Intensivstation der Kinder (Stricker et al. 2016 ). Ein erster direkter Vergleich in einer randomisierten Studie zeigte bisher auch keine signifikanten Unterschiede (Cruz-Melguizo et al. 2018) im Hinblick auf die Frühgeburtsprophylaxe.
Mehr Studien sind zur Zeit in Arbeit.
Dare to care!
Es ist keine Seltenheit, dass sich unter der Pessartherapie die Zervix verkürzt. Es gibt keine Studien, die dann noch sekundär eine Cerclage empfehlen. Man kann auch argumentieren, dass dies nur zusätzliche Risiken hervorruft. In der Studie von Goya war der Erfolg der Pessar Therapie am Ende unabhängig von der Zervix Verkürzung während der Therapie.
Bei frühem Gestationsalter kann es helfen, zusätzlich Indomethacin zur Vermeidung von Prostaglandinausschüttung als Zäpfchen zu indizieren (bis ca. 200 mg/Tag nur vor 32 Wochen),sie stationär aufzunehmen und zu beobachten.
Bei Schwangeren mit vorangegangenem Blasensprung, IVF/ICSI oder Curtettagen besteht ein höheres Risiko auf chronische inflammatorische Prozesse in Eihäuten und Dezidua, die nicht immer mit einem Pessar behandelt werden können.
Dare to care!
Eine Überdehnung der Gebärmutter ist noch stärker als bei Zwillings- bei Drillingsschwangerschaft ausgeprägt.
Eine Zervixverkürzung ist daher in der Regel früher zu beobachten. Systematische Studien über eine Pessartherapie fehlen bislang bei Drillingsgravidität.
Nach einer nicht publizierten historischen Studie auf der Basis von transvaginaler Sonographie und Pessartherapie scheint es, dass eine Verlängerung der Schwangerschaft erzielt werden konnte.
Dare to care!
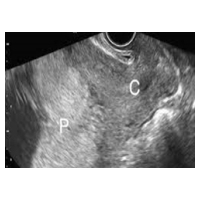
Patientinnen mit Plazenta praevia können bei Zervixverkürzung und Wehen vaginale Blutungen entwickeln, vermutlich durch Gewebeverschiebungen im unteren Uterinsegment.
Theoretisch kann durch ein Pessar eine Stabilisierung der Zervix erzielt werden, was eine weitere Zervixverkürzung und Blutung verhindert. Eine Studie zeigte eine 2.5-fachen Verminderung von Blutungen und Frühgeburten bei Pessarbehandlung (Barinov et al. 2016).
Eine Placenta praevia ist daher keine Kontraindikation für ein Pessar. Zu untersuchen wäre es, inwieweit eine “prophylaktische” Behandlung unabhängig von der Zervixlänge bereits im frühen 2. Trimenon eine Pessartherapie zu einer Schwangerschaftsverlängerung und Blutungsverminderung beitragen könnte.
Dare to care!
